4 Pasos de Comunicación No Violenta
4 Pasos para comunicarte de forma no violenta con tu pareja
Este San Valentín regala buena comunicación: 4 pasos para una comunicación no violenta con tu pareja.
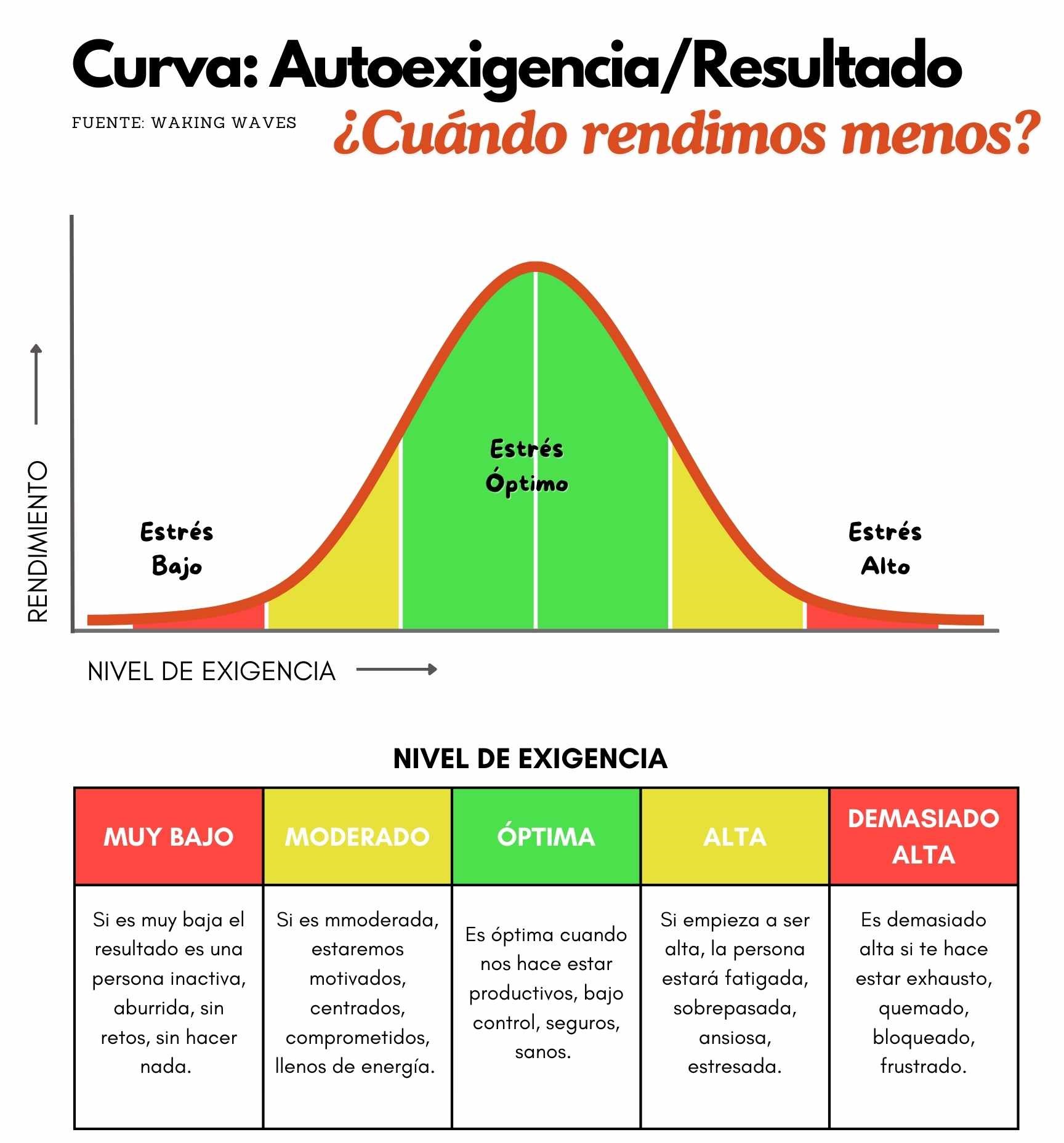
La comunicación no violenta es una estrategia creada por el psicólogo Marshall Rosenberg en la década de los 60 que ayuda a resolver conflictos y a comunicarse de manera asertiva a través de la empatía. En la pareja, la comunicación no violenta nos demuestra que incluso cuando los desacuerdos son muy grandes, podemos comprender al otro. Los 4 pasos básicos para llevar a cabo una buena comunicación con tu pareja son:
1. Observar sin evaluar.
Ante un conflicto, intenta observar los hechos y analizarlos de la forma más objetiva posible, sin realizar juicios, observaciones o comparaciones. Un ejemplo sería decir “mi pareja no ha respetado mi turno de palabra en dos ocasiones esta mañana” en lugar de “mi pareja siempre me interrumpe, no le importa lo que yo diga”.
2. Identifica tus propios sentimientos.
Sé honesto contigo mismo y piensa en cómo te sientes respecto a eso. Intenta ponerlo en palabras. Ejemplos de sentimientos son “triste” “frustrado/a” “preocupado/a”. Sin embargo, trata de evitar utilizar sentimientos que impliquen una acusación al otro como “humillado/a” “rechazado/a”… el objetivo es mirar dentro de ti mismo sin juicios, ni hacia ti ni hacia tu pareja.
3. Toma conciencia de tus necesidades.
Cuando nuestros sentimientos son desagradables, nos puede estar indicando que tenemos una necesidad que no está cubierta. ¿Qué necesidad no satisfecha hay detrás de esos sentimientos que has detectado? Podemos necesitar apoyo, cercanía, empatía, respeto… estas necesidades pueden ser satisfechas de muchas formas, y no tienen que ser cubiertas exclusivamente por ti o por tu pareja.
4. Formula peticiones.
Una vez hayas hecho este análisis, formula una petición a tu pareja concreta y realista. Expresa lo que te gustaría que el otro hiciese para ayudarte en lugar de lo que no quieres que haga, y sobre todo, ten presente que se trata de una petición, no una exigencia, y que la otra persona puede negarse a ello. Por eso es importante también mostrar interés por las necesidades de tu pareja y sus motivaciones para aceptar o rechazar tus peticiones, intentando conectar con ello.
Y, por último, da las gracias.
Cuando expresas al otro que te ha ayudado en alguna situación y te sinceras sobre los sentimientos positivos que eso ha generado en ti, estás fortaleciendo la conexión con esa persona y celebrando con el otro el impacto positivo que ha tenido en tu vida, y de igual forma, recibir agradecimientos nos conecta también con el impacto que podemos tener en los demás. Es importante dar las gracias, no con la intención de que el otro continúe ayudándonos, sino desde la sencillez de hacerle saber que ha sido útil para nosotros.
Conclusión.
La comunicación no violenta nos ofrece claves que, aunque parezcan sencillas, requieren mucha conciencia, responsabilidad con nosotros mismos y escucha empática. Escuchar sin juicios y tratando de estar presente para el otro, dándole nuestra comprensión, es fundamental para conseguir resolver los conflictos de forma pacífica. Conectar con nuestros sentimientos y necesidades y con los de la persona que amamos, poniendo atención sobre el lenguaje que usamos nos ayuda a construir vínculos saludables y duraderos.
Si estás interesado en otros artículos sobre pareja, puedes acceder a los anteriores publicaciones:
> Recupera el clima positivo en la pareja
> Cómo volver a la rutina de trabajo sin afectar a tu relación
Para saber más sobre la comunicación no violenta y la resolución de conflictos, puedes consultar las siguientes fuentes.
Referencias:
Comunicación no violenta. Un lenguaje de vida. Marshall Rosenberg.
The healing power of empathy: True stories about transforming relationships. Mary Goyer
Lenguaje jirafa. Nerea Mendizabal
Debajo de las palabras. Cómo la comunicación no violenta puede mejorar tu vida. María González Romero.
Vega Mateo Polo
Psicóloga general sanitaria especializada en terapia familiar y de pareja